NOTA CIENTÍFICA:
DUPLICACIÓN DE VESÍCULA BILIAR CON COLECISTITIS AGUDA (GALLBLADDER DUPLICATION WITH ACUTE CHOLECYSTITIS).
Alan García(1), Álvaro Lavega(1), Alejandro Soumastre(1), Rosana González (2), Marcelo Viola(3).
(1) Residente; (2) Profesora Adjunta; (3) Profesor Agregado. Clínica Quirúrgica “1”, Prof. Dr. Fernando González Calcagno, Hospital Pasteur, Montevideo, Uruguay.
Correspondencia: para contactar con la autora accionar aquí (Alan García).
Rev Acircal. 2021; 8 (1): 11-21.
Palabras clave: enfermedades vesícula biliar, enfermedades tracto biliar, colecistitis aguda, anomalías congénitas.
Descargar artículo en PDF
Introducción:
Las variaciones en la anatomía de la vía biliar extrahepática ocurren en más del 50% de los casos. Es imprescindible conocer la anatomía de las vías biliares y sus variantes para la realización de una cirugía de bajo riesgo en todos los casos.
Las malformaciones congénitas vesiculares incluyen la ausencia, la hipoplasia, la duplicidad, la ectopia o la vesícula multitabicada. La duplicación es muy rara y se clasifican en dos grandes grupos, vesica fellea divisa (comparten el cístico) y vesica fellea duplex (hay dos císticos diferenciados). La incidencia de esta entidad es desconocida, los casos que se identifican son los sintomáticos, así como los hallazgos incidentales durante una laparoscopia, estudios de imagen o autopsias (1,2). Estas raras variaciones anatómicas congénitas del sistema hepatobiliar son consideradas uno de los factores predisponentes más importantes para el daño iatrogénico del conducto biliar principal durante la colecistectomía.
El diagnostico preoperatorio juega un rol crucial en la planificación de la cirugía y en la prevención de posibles complicaciones como la necesidad de reintervenciones en casos en que no se haya diagnosticado en el acto inicial, por recidiva de la clínica en la segunda vesícula (3-4).
Caso clínico:
Paciente de 26 años de sexo femenino que consulta en Emergencias de Hospital Pasteur por dolor abdominal. Sin antecedentes personales previos a destacar.
Refiere dolor abdominal cólico que aparece tras la ingesta de colecistocinéticos, de moderada intensidad, localizado en Hipocondrio derecho (HD) con irradiación a dorso, de 12 horas de evolución, acompañándose de náuseas y vómitos biliosos en dos oportunidades, sin fiebre. No presentó datos de colestasis/ictericia. Tránsito digestivo bajo sin alteraciones.
Al examen físico: lúcida, sobrepeso, buen estado general, eupneica, en apirexia sin taquicardia. Piel y mucosas normo coloreadas, bien hidratada y perfundida. Abdomen: blando, depresible, indoloro a la inspección estática y dinámica, dolor a palpación superficial y profunda de hipocondrio derecho sin elementos de irritación peritoneal, Murphy -. No se palpan tumoraciones ni visceromegalias, RHA normales, percusión sin hallazgos patológicos.
La paciente no presenta episodios previos similares a la enfermedad actual.
Con sospecha clínica de colecistitis aguda se solicitó paraclínica humoral, a destacar: leucocitosis leve, amilasemia y funcional y enzimograma hepático normales. La ecografía abdominal evidenció: dos cuerpos vesiculares, (ver imagen 1) con microlitiasis, uno de ellos con signos de colecistitis, sin dilatación de vía biliar intra ni extrahepática. Dado estos hallazgos, solicitamos para una valoración anatómica preoperatoria: colangiorresonancia (ver imagen 2) que confirmó la duplicación del cuerpo vesicular y la colecistitis en uno de ellos y no identificó otras malformaciones en vía biliar intra ni extrahepática.

Imagen 1: Ecografía abdominal, con corte axial y longitudinal de ambos cuerpos vesiculares, señalados con cruces (las mayores representan el cuerpo con signos de colecistitis).
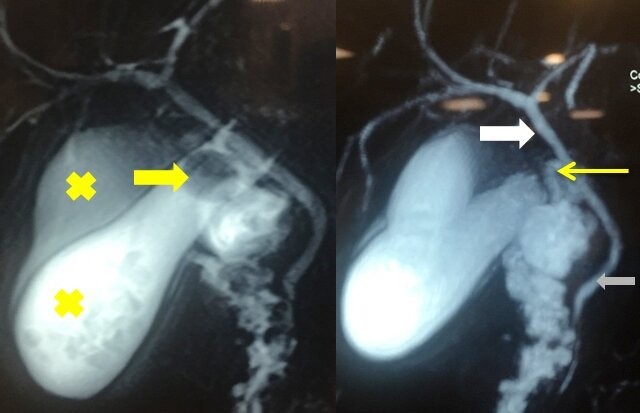
Imagen 2: Colangiorresonancia magnética. Izquierda: evidencia ambos cuerpos vesiculares señalados con cruces, uno con litiasis incrustada en el bacinete (infundíbulo), flecha amarilla. Derecha: La flecha blanca señala el conducto hepático común. Se visualiza, además, el colédoco (flecha gris) y el cístico (flecha amarilla fina).
Se realizó colecistectomía laparoscópica. Del intraoperatorio destacamos, doble cuerpo vesicular, envueltos por un mismo peritoneo visceral, uno con colecistitis, el otro sin signos inflamatorios (ver imagen 3).
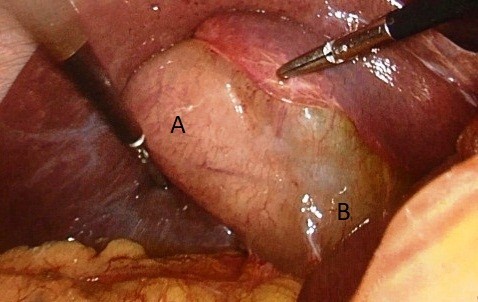
Imagen 3: Duplicación vesicular. A: cuerpo vesicular con colecistitis. B: cuerpo vesicular sin colecistitis.
Se realizó evacuación de vesícula patológica por punción con aguja obteniendo hidrocolecisto. Se procedió a disección de triangulo de Calot, identificando primera arteria cística que se secciona entre clips de titanio dos en sentido proximal y uno distal (LT300 verde Johnson & Johnson) (ver imagen 4).
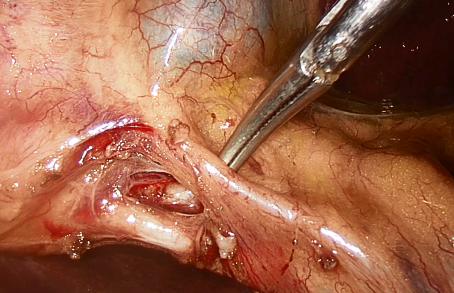
Imagen 4: Disección de arteria cística.
Identificación de dos conductos císticos, que se disecan y separan entre sí, ambos con destino a cuerpos vesiculares por separado, objetivando unión cístico-bacinete de los mismos (ver imagen 5).
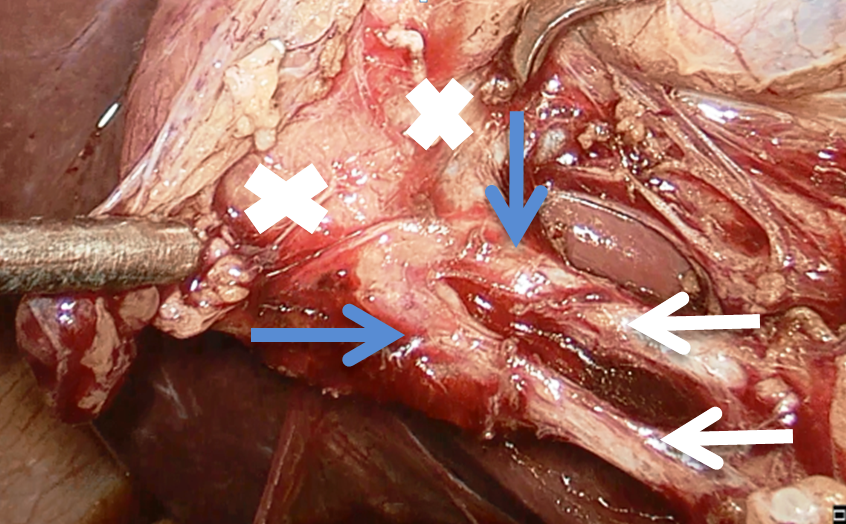
Imagen 5: Identificación y disección de los 2 conductos císticos (flechas blancas) con destino a cuerpos vesiculares separados (cruces blancas); unión cístico-bacinete (flechas azules) de ambos conductos.
Colangiografía percutánea bajo visión directa con set para colangiografía laparoscópica con técnica de Seldinger introduciendo catéter plástico por cístico de vesícula patológica, identificando en vía biliar proximal o craneal al cístico cateterizado, el otro conducto cístico y la segunda vesícula biliar (sana) (ver imagen 6); el contraste no rellena la vesícula patológica, por lo que no existe comunicación entre ambos cuerpos vesiculares.
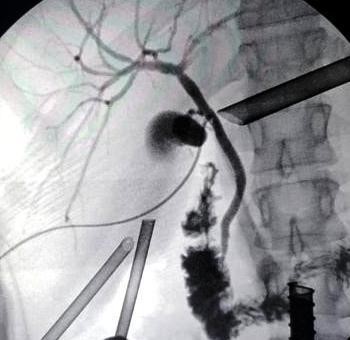
Imagen 6: Colangiografía que evidencia la presencia de conducto cístico y cuerpo vesicular de vesícula sana. No se evidencia comunicación entre ambos cuerpos vesiculares.
Sección de císticos entre clips de titanio, dos proximales y uno distal (LT300 verde Johnson & Johnson). Identificación de segunda arteria cística que se secciona entre los mismos clips (ver imagen 7).
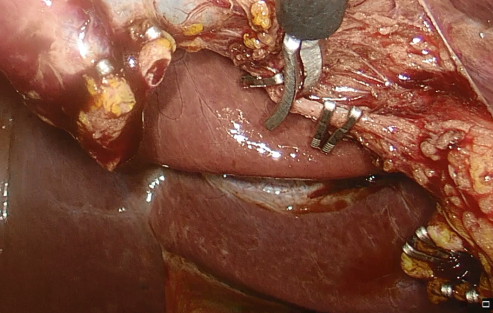
Imagen 7: Identificación, disección y sección entre clips de segunda arteria cística.
Colecistectomía de cuello a fondo de ambos cuerpos vesiculares en conjunto, sin incidentes, extracción de pieza quirúrgica en bolsa (ver imagen 8). Hemostasis correcta de lecho vesicular, sin biliorragia, verificación de clipados, lavado y aspirado de región interhepatofrénica y subhepática. Retiro de trocares bajo visión directa, evacuación de neumoperitoneo, cierre de pared con vicryl 1 punto en X en puerto óptico y de extracción de pieza y cierre de piel con nylon 4.0 puntos simples.
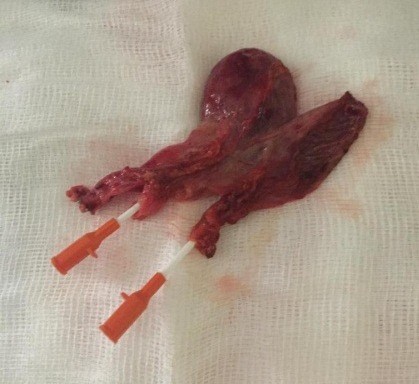
Imagen 8: Pieza, se observan ambos conductos císticos con sus respectivos cuerpos vesiculares.
Presentó un postoperatorio sin complicaciones siendo dada de alta al segundo día postoperatorio. Se revisó a los 15 y 60 días sin presentar incidencias, siendo alta definitiva a los 60 días, tras verificar la ausencia de malignidad en el estudio anatomopatológico. Transcurridos más de dos años no se conocen incidencias ni ingresos posteriores.
Discusión:
Las malformaciones congénitas vesiculares se clasifican en anormalidades posicionales y morfológicas; la duplicación vesicular está incluida en este último grupo (5). Es considerada como el resultado de la diferenciación incorrecta o división excesiva de órganos embriológicos durante la 5ª a 6ª semana de gestación, cuando el brote caudal del divertículo hepático se divide en dos brotes por separado. Cuanto más tarde se da esta bifurcación menos completa resulta la duplicación vesicular. Como resultado, una verdadera duplicación vesicular tiene lugar tempranamente en la gestación e involucra la existencia de una vesícula accesoria y dos conductos císticos independientes, como es el caso de nuestra paciente.
La incidencia exacta de la duplicación vesicular es difícil de calcular porque solo se han registrado los casos sintomáticos, quirúrgicos, radiológicos o cadavéricos. Se estima por encima de 1 de cada 4000 nacidos (2). Sherren documento el primer caso de duplicación vesicular en humanos en 1911 (6). Varios autores han clasificado las variaciones anatómicas de la duplicación vesicular; la clasificación más aceptada es la de Boyden(5), quien fue el primero en describirla junto a sus variantes anatómicas en 1926. Basándose en la relación con el conducto cístico, describió la vesica fellea divisa (vesícula bilobulada que drena a un solo conducto cístico y comparte origen embriológico común -primordio-) y vesica fellea duplex (verdadera duplicación vesicular, dos vesículas separadas con conductos císticos independientes, origen embriológico doble -primordio dual-). Esta última a la vez se subclasifica en: “forma de Y” (dos conductos císticos que se unen previa desembocadura en conducto hepático común), y en “forma de H” (dos conductos císticos que desembocan independientemente en el conducto hepático común). Esta clasificación fue la utilizada por nuestro equipo, presentando la paciente una vesica fellea duplex subtipo H. Existe una clasificación más moderna de Harlaftis (7), que las divide en tipo 1 (primordio único, incluye subtipos V e Y) y tipo 2 (primordio doble, incluye ductular o H drenando ambos a la vía principal y trabecular a algún conducto hepático).
La variación más común encontrada en la literatura (48,6% de los casos), es la variante tipo 2 ductal o H, donde hay dos vesículas separadas y ambos conductos císticos entran en el conducto hepático común independientemente.
También se han reportado casos de triplicación vesicular en la literatura (8-10).
Desde el punto de vista clínico, no hay síntomas ni signos específicos en la duplicación vesicular, los pacientes presentan los mismos síntomas y patologías que pueden ocurrir en la vesícula única, como colecistitis aguda, colelitiasis, colangitis, torsión vesicular, fistula colecisto-cólica, etc (11). Como la ecografía, examen utilizado comúnmente para el diagnóstico, es técnico dependiente, esta entidad puede ser mal diagnosticada o no diagnosticada hasta en el 50% de los casos. Como resultado, muchos pacientes son operados sin tener conocimiento del diagnóstico de duplicación vesicular. Esto es importante porque varios estudios han demostrado que las anormalidades congénitas vesiculares se asocian con un mayor riesgo de complicaciones postoperatorias y de reintervenciones (12).
Si aparecen síntomas post colecistectomía, sobre todo una clara recidiva de la sintomatología previa, el clínico debe incluir en su algoritmo diagnóstico la posibilidad de una duplicación vesicular, en caso de que una segunda vesícula haya quedado en la cavidad abdominal. La imagen juega un papel fundamental en la evaluación clínica del paciente con enfermedad vesicular, la ecografía abdominal, examen de primera línea, no siempre realiza un diagnóstico preciso de las malformaciones vesiculares. Las patologías más comunes que pueden imitar una duplicación vesicular ecográficamente son, el quiste de colédoco y el divertículo vesicular (13). La colangio pancreatografía retrograda endoscópica, puede proveer imágenes detalladas de la anatomía de la vía biliar, sin embargo, es invasiva y acarrea riesgos de severas complicaciones por lo que no debe usarse como técnica diagnóstica. La colangiorresonancia nuclear magnética es la herramienta de imagen inicial para valorar el árbol biliar en caso de sospecha de duplicación vesicular en el preoperatorio por ser el estudio más sensible y específico para la anatomía de la vía biliar y simultáneamente y con facilidad de la segunda vesícula.
La cirugía es el tratamiento de elección en los pacientes sintomáticos, y se debe realizar la colecistectomía incluyendo ambas vesículas para prevenir enfermedad en la vesícula remanente y la necesidad de nuevas intervenciones, aunque pueda ocurrir como en nuestro caso que solo una tenga la patología (13). No está indicada cuando la duplicación vesicular es un hallazgo imagenológico en pacientes asintomáticos (14). La colecistectomía laparoscópica es el pilar del tratamiento y el primer caso exitoso en reportarse fue en 1993 por Cueto GJ (14). La colecistectomía laparoscópica en estos casos requiere de una experiencia importante y prudencia para evitar lesionar estructuras importantes como la vía biliar principal la cual sabemos tiene una mayor asociación con alteraciones cuando está presente la duplicidad vesicular (15-16); en este contexto maniobras para aumentar la seguridad como la conversión a abordaje laparotómico o la realización de colecisto-colangiografías son perfectamente válidas (17).
Conclusiones:
La duplicación de la vesícula biliar es una anomalía congénita rara que requiere atención especial.
El diagnóstico preoperatorio es fundamental para el cirujano que debe conocer las variaciones anatómicas de la vesícula y del árbol biliar y puede ser difícil de conseguir. La presencia de lesiones quísticas adyacentes a la vesícula biliar en las imágenes debe plantear la sospecha de anomalía de la vesícula biliar. Las imágenes preoperatorias de diagnóstico son importantes para planificar la cirugía y evitar complicaciones. La colangiorresonancia nuclear magnética es el examen de elección cuando existe la sospecha de duplicación de la vesícula biliar.
El tratamiento de elección en los casos sintomáticos es quirúrgico mediante colecistectomía laparoscópica de las dos vesículas.
Declaraciones y conflicto de intereses: Este trabajo ha sido realizado, y aprobado para su publicación por todos los autores del mismo. Declaran no tener conflicto de intereses con la industria, así como tampoco con la revista ACIRCAL.
Referencias bibliográficas:
- Botsford A, McKay K, Hartery A, Hapgood C. MRCP imaging of duplicate gallbladder: a case report and review of the literature. Surg Radiol Anat 2015; 30: 425-9.
- Pillay Y. Gallbladder duplication. Int J Surg Case Rep 2015; 11:18-20.
- Yu W, Yuan H, Cheng S, Xing Y, Yan W. A double gallbladder with a common bile duct stone treated by laparoscopy accompanied by choledochoscopy via the cystic duct: A case report. Exp Ther Med 2016; 12: 3521-6.
- Borghi F, Giraudo G, Geretto P, Ghezzo L. Perforation of Missed Double Gallbladder after Primary Laparoscopic Cholecystectomy: Endoscopic and Laparoscopic Management. J Laparoendosc Adv Surg Tech A 2008; 18: 429-31.
- Boyden EA. The accessory gallbladder. An embryological and comparative of aberrant biliary vesicles occurring in man and the domestic mammals. Am J Anat 1926; 32: 177-231.
- Sherren J. A double gallbladder removed by operation. Ann Surg 1911; 54: 204-5.
- Harlaftis N., Gray S.W., Skandalakis J.E.: Multiple gallbladders. Surg. Gynecol. Obstet. 1977; 145: pp. 928-934.
- Alicioglu B. An incidental case of triple gallbladder. World J Gastroentrol 2007: 13; 2004-6.
- Barnes S, Nagar H, Levine C, Santo M, Sold A, Mercer D, Kessler A. Triple gallbladder: preoperative sonographic diagnosis. J Ultrasound Med 2004; 23: 1399 402.
- Schroeder C, Draper KR. Laparoscopic cholecystectomy for triple gallbladder. Surg Endosc 2003; 17: 1322
- Mann CD, Briggs CD, Neal CP, Rajesh A, Berry DP. Defining ductal anatomy using CT cholangiography in a patient with gallbladder duplication. Br J Radiol 2009; 82:175-7
- Walbolt TD. Lalezarzadeh F. Laparoscopic management of a duplicated gallbladder: a case study and anatomic history. Surg Laparosc Endosc Percutan Tech 2011; 2:156-8
- Al Rawahi A, Al Azri Y, Al Jabri S, Alfadli A, Al Aghbari S. Successful laparoscopic management of duplicate gallbladder: A case report and review of literature. Int J Surg Case Rep 2016; 21:142-6
- Cueto GJ, Weber A, Serrano BF, Tanur TB. Double gallbladder treated successfully by laparoscopy. J Laparo endosc Surg 1993; 3: 153-5.
- Hess W. Enfermedades de las vías biliares y del páncreas. Barcelona: Editorial Científico-médica; 1963: 3-37.
- Senecail B, Textier F. Anatomic variability and congenital anomalies of gallbladder: ultrasonographic study of 1823 patients. Morphologie 2000; 84: 35-39.
- – Malformación Vesicular: Duplicidad Vesicular Completa, como Hallazgo en una Colecistectomia Rutinaria. CIR ESP. 2015; 93(Espec Congr): 522.
