IMÁGENES EN CIRUGIA:
PARAGANGLIOMA INTERCAVO-AÓRTICO FUNCIONANTE. EXTIRPACIÓN QUIRÚRGICA MEDIANTE ABORDAJE ANTERIOR AL RETROPERITONEO.
FUNCTIONAL INTERCAVO-AORTIC PARAGANGLIOMA. SURGICAL TREATMENT BY ANTERIOR APPROACH TO THE RETROPERITONEUM.
Autora:
Cristina Sofía Ojeda Muñoz
Servicio de Cirugía General y del Aparato Digestivo, Complejo Asistencial Universitario de León.
Coautores:
Sanz Guardarrama Oscar (2), Cañón Lara Marta (2), Gotor Santos Tania (1) , Puig Aznar Pablo (1), García Galvis Olga (3), Diago Santamaria Maria Victoria (4)
(1) Residente de Cirugía General y del Aparato digestivo. (2) Especialista Cirugía General y del Aparato digestivo. (3) Residente de Anatomía Patológica. (4) Especialista de Cirugía General y del Aparato Digestivo. Jefe de Servicio.
Rev Acircal. 2025; 11 (2): 35-45.
Palabras clave: Paraganglioma, catecolaminas, retroperitoneo, hipertensión, cirugía, diagnostico..
Descargar artículo en PDF
Introducción:
Los paragangliomas son tumores raros originados en el tejido cromafin extra-adrenal, siendo su incidencia entre 0.0005-0.1%. Se localizan en ganglios del sistema autónomo (simpático o parasimpático). La gran mayoría aparecen en las glándulas suprarrenales y constituyen los feocromocitomas, sin embargo, se han encontrado en cabeza, cuello, regiones torácicas, y rara vez en retroperitoneo o en el mesenterio (1). Suelen estar asociados a síndromes familiares como la neoplasia endocrina múltiple tipo 2 (mutaciones RET), la enfermedad de Von Hippel Lindau (mutaciones VHL), los síndromes hereditarios de paraganglioma/feocromocitoma (mutaciones SDHx) y, en raras ocasiones, la neurofibromatosis tipo 1 (mutaciones NF1) (7).
Los paragangliomas simpáticos se encuentran en localizaciones abdominales y pélvicas y suelen ser funcionales. Son más frecuentes en hombres y en edades entre los 30 y 50 años (2,3). Aquellos que producen catecolaminas pueden provocar síntomas como palpitaciones, dolor de cabeza, sudoración profusa e hipertensión refractaria al tratamiento médico. Los no funcionantes suelen ser asintomáticos y su diagnóstico incidental, basado en pruebas de imagen (2,4).
El diagnostico puede llegar a ser todo un reto debido a la variedad de síntomas de presentación, la falta de sospecha clínica o de herramientas diagnósticas definitivas. Para que sea concluyente es necesaria la clínica, apoyada en pruebas de laboratorio y radiológicas. Se incluyen los niveles de metanefrinas y catecolaminas fraccionadas en orina y plasma. Las pruebas de imagen van desde la ecografía abdominal, la tomografía computarizada (TC) o la resonancia magnética nuclear (RMN), hasta pruebas funcionales como la gammagrafía con MIBG (metayodobencilguanidina marcada con 131I 131I) (5,6).
El tratamiento de elección cuando es susceptible de resección es la cirugía: para prevenir complicaciones perioperatorias se lleva acabo previo bloqueo con antagonistas de los receptores adrenérgicos α (alfa) y β (beta), bloqueadores de los canales de calcio, o fármacos que inhiben la síntesis de catecolaminas (8). Se han descrito en la literatura tanto técnicas quirúrgicas abiertas como laparoscópicas, siendo esta última la más utilizada en la actualidad (9,10).
La incidencia de los paragangliomas retroperitoneales es baja y se desconoce con seguridad. Aunque la mayoría son benignos, un pequeño porcentaje pueden malignizar y metastatizar (1). Su localización supone un reto en el tratamiento quirúrgico, ya que suelen localizarse cerca de los grandes vasos del abdomen (11).
A propósito, se presenta el caso clínico de un varón de 38 años con un paraganglioma intercavo-aórtico productor de catecolaminas, con sospechosa relación con diabetes mellitus tipo 2.
Caso clínico:
Varón de 38 años de edad, con antecedentes de diabetes mellitus e hipertensión arterial mal controlada. En un estudio de extensión por infarto agudo de miocardio mediante TC tóraco-abdominal se objetiva una masa retroperitoneal. Asocia altos niveles de catecolaminas (adrenalina, noradrenalina, dopamina) en orina y sangre, además de suponer relación con su diebetes mellitus. La masa muestra captación alta en la gammagrafía con MIBG-123.
Se decide intervención quirúrgica programada para su extirpación, previo bloqueo adrenérgico alfa con doxazosina y fenoxibenzamina, y posterior beta bloqueo con metoprolol.
Se realiza una laparotomía media supra-infraumbilical, con abordaje anterior al riñón izquierdo, mediante amplia maniobra de Kocher, identificando la vena cava, vena renal izquierda, arterial renal izquierda y arteria aorta. Se continúa con la ligadura de vasos aberrantes del tumor y disección roma. Finalmente se extirpa la tumoración de aproximadamente 5 cm (Figura 1). Finalmente se colocan drenajes, se cierra la fascia en monoplano con sutura reabsorbible monofilamento y la piel con agrafes.
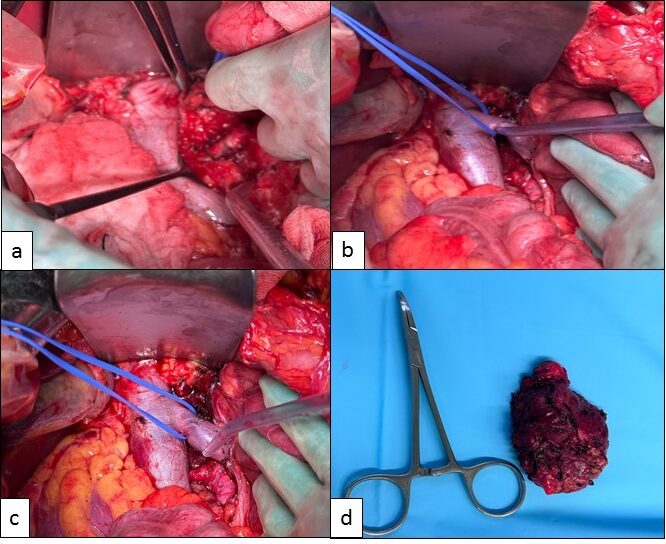
Fig. 1: Extirpación de paraganglioma intercavo-aórtico, mediante laparotomía media.
Tumoración intercavo-aórtica (a).
Vena renal rodeada por el vasssel loop (b).
Vena cava libre; aspirador señala la arteria aorta (c).
Tumoración inter-cavo-aortica extirpada (d).
La anatomía patológica confirma que corresponde a un para ganglioma/feocromocitoma. En la tinción de hematoxilina-eosina se observan células sustentaculares con un estroma muy vascularizado, que confiere un aspecto en “cesta de células zellballen” (Figura 2).
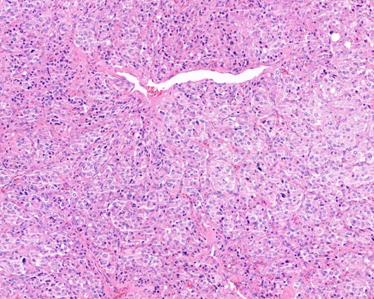
Fig 2: H-E; Arquitectura de pequeños grupos celulares con células de citoplasma amplio eosinófilo y núcleos con leve a moderada atipia, en la periferia de los grupos hay células sustentaculares con un estroma muy vascularizado, que en conjunto confiere un aspecto en “cesta de células (zellballen)”.
Presenta positividad citoplasmática para cromogranina(a), células tumorales con GATA-3(b), S-100 positivo(c) y un Ki67 menor del 1%(d) (Figura 3).
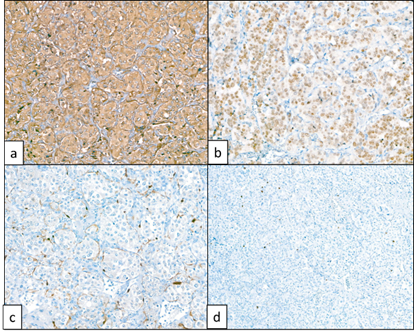
Fig. 3:
Positividad citoplasmática intensa para Cromogranina en células tumorales (a).
Positividad nuclear en todas las células tumorales con GATA-3 (b).
Células sustentaculares rodeando pequeños grupos tumorales en patrón de “cestas de células”, evidenciadas con el marcador S-100 (c).
Índice de proliferación celular dado por la marcación nuclear al Ki67 menor del 1% (d).
En el postoperatorio inmediato precisó bajas dosis de noradrenalina durante aproximadamente 2 horas. A las 24 horas y en los días posteriores de hospitalización se constata control de su tensión arterial y disminución de las cifras de glucemia sin tratamiento farmacológico con tal fin.
Discusión:
Aproximadamente entre el 10 y el 15% de los paragangliomas son no funcionantes, lo que supone un gran reto diagnóstico. Suelen presentarse con invasión local y pueden asociarse a una alta incidencia de recurrencia local (6). Como se ha descrito anteriormente, la mayoría de paragangliomas extra-suprarrenales se localizan en regiones del abdomen donde existan paraganglios, por lo que suelen encontrarse como en el presente caso en el retroperitoneo: adyacentes a la aorta, a la vena cava o al riñón. Sin embargo, la incidencia de paragangliomas retroperitoneales es muy baja y rodea los 5-67 casos por década, siendo de ellos entre el 14-22% funcionantes (12).
La sintomatología suele ser variada. Con mayor frecuencia se evidencia hipertensión arterial sostenida o paroxística, palpitaciones, dolores de cabeza y sudoración (13). En nuestro paciente la hipertensión arterial fue sostenida y con mal control a pesar del tratamiento médico. Algunos pueden permanecer asintomáticos o presentarse como masas suprarrenales o abdominales en la línea media.
En nuestro caso, el paciente presentaba secundariamente diabetes mellitus tipo 2, descrita en hasta el 50% de paragangliomas. Su relación se explica por el estado hipermetabólico que presentan los pacientes debido a la sobreproducción de catecolaminas, que provoca resistencia a la insulina por dos vías: estimulando la gluconeogénesis y la secreción de glucagón (14).
El diagnóstico se basa en la sintomatología, las pruebas de laboratorio y las de imagen. Es imprescindible la medición de catecolaminas y sus metabolitos en sangre y orina. Las pruebas de imagen como TC abdominal, RMN y gammagrafía con MIBG son esenciales en el diagnóstico. Para los paragangliomas abdominales como en nuestro caso, se ha extendido el TC abdominal para caracterizar la lesión y las estructuras que invade, y la gammagrafía para descartar extensión (5,15). El octreoscan, la tomografía por emisión de positrones/TC con 18-fluorodesoxiglucosa o Ga-68-Dotatate se han descrito también como pruebas útiles, aunque de difícil acceso (4,5).
No obstante, el diagnóstico definitivo es anatomopatológico, necesario para establecer la actitud terapéutica postquirúrgica. Cabe resaltar que la biopsia preoperatoria está contraindicada por el riesgo de hemorragia o crisis adrenérgica (16). Al análisis microscópico es característico encontrar células sustentaculares S100 +, tinción positiva para sinaptofisina, cromogranina A, CD56.
El tratamiento definitivo hoy en día es la resección quirúrgica, cuando es factible. Es fundamental el bloqueo adrenérgico previo a la cirugía para evitar las complicaciones perioperatorias. Comúnmente se inicia con alfa-bloqueo con fenoxibenzamina (el más utilizado) o doxazosina, seguido de beta bloqueo, hasta conseguir la estabilidad clínica del paciente, que suele demorarse entre 10 y 14 días (8,17). El protocolo utilizado por el Servicio de Anestesiología en nuestro centro se basa en el doble bloqueo adrenérgico, de tal manera que cumpla los criterios de Roitzen: tensión arterial menor a 150/85, hipotensión ortostatica mayor de 85/45, frecuencia cardiaca menor de 90, electrocardiograma normal. Durante la inducción anestésica si la tensión arterial no se controla se emplea nitroprusiato, para episodios de taquicardia se utiliza esmolol. Se realiza de acuerdo a la bibliografía que recomienda la utilización de nitroprusiato o nitroglicerina y esmolol o labetalol (18).
En relación a la técnica quirúrgica utilizada, la mayor parte de bibliografía documenta las técnicas mínimamente invasivas como las más utilizadas, que se han extendido ipara tumores grandes de más de 8 centímetros. Tanto la cirugía laparoscópica como la asistida por robot se han descrito como técnicas seguras incluso para los tumores de localización intercavo-aórtica(18,19).
Cuando el tumor residual no se puede resecar, se prefiere la terapia médica para el alivio sintomático; la radioterapia y la quimioterapia tienen una eficacia limitada (7). La supervivencia tras la exéresis completa a los 5 años es del 95% para los tumores benignos, frente al 52% para los malignos. Debido a su lento crecimiento, las metástasis pueden aparecer tardíamente, lo que obliga a un seguimiento prolongado y exhaustivo cada 6 meses (16).
Conclusiones:
Los paragangliomas fuera de las suprarrenales, se encuentran con más frecuencia en el abdomen, aunque con poca prevalencia en el retroperitoneo. La mayoría son no funcionales, pero cuando lo son pueden provocar síntomas por la descarga de catecolaminas como hipertensión arterial, sudoración, palpitaciones. El diagnostico se basa en pruebas de laboratorio y de imagen. La más utilizada para el diagnóstico es la gammagrafía con MIBG. No se aconseja la biopsia de la lesión por riesgo de las complicaciones. Por último, el tratamiento definitivo se basa en la extirpación quirúrgica.
Bibliografía:
- Petracchi E, Coiz LM, Chaktoura DC, Muthular M, Canullán CM. (2021). Mesenteric paraganglioma: a rare tumor. Rev Argent Cirug. 2021;112(4):539–542.
- Pal DK, Sarkar D, Tandon M. Functional retrocaval paraganglioma: case report and review of literature. J Pediatr Adolesc Surg. 2023;2(2).
- Kang J, Gupta V, Subauste JS. 8275 Recurrent Retroperitoneal Paraganglioma. J Endocr Soc. 2024;8:bvae163.283.
- Arroyo-Martinez L, Alvarez-Pertuz H, Acuna-Calvo J, Montoya-Calles JD. Functional paraganglioma extra-adrenal. Acta medica costarricense. 2006;48(1):39-42.
- Nhungo CJ, Mavundla JA, Chiloleti G, Mtaturu G, Mkony C, Mwanga A. A rare case report of ectopic-adrenal paraganglioma with inferior vena cava infiltration. Case report and literature review. Int J Surg Case Rep.
- Ramnani S, Chawla S, Utaal MS, Singh M, Adlakha D, Thakor M. A rare case of extra adrenal retroperitoneal paraganglioma: case report. Int Surg J. 2024;11(4):644-8.
- Wen J, Li HZ, Ji Z, Mao Q, Shi B, Yan W. A decade of clinical experience with extra-adrenal paragangliomas of retroperitoneum: Report of 67 cases and a literature review. Urol Ann. 2010;2(1):12.
- Cervera M, Manuel Olea J, Díez-Caballero A, Martínez-Regueira F, Gil A, Valentí V, et al. Paraganglioma extraadrenal localizado por PET y extirpado por vía laparoscópica. Cir Esp. 2003;73(2):138-40.
- Ji XK, Zheng XW, Wu XL, Yu ZP, Shan YF, Zhang QY, et al. Diagnosis and surgical treatment of retroperitoneal paraganglioma: A single-institution experience of 34 cases. Oncol Lett. 2017;14(2):2268-80.
- Xu W, Li H, Ji Z, Yan W, Zhang Y, Xiao H, et al. Comparison of retroperitoneoscopic versus transperitoneoscopic resection of retroperitoneal paraganglioma: a control study of 74 cases at a single institution. Medicine. 2015;94(7):e538.
- Nguyen NH, Nguyen HD, Do HD, Luong TH, et al. Lateral transperitoneal laparoscopic management for paragangliomas in para-aortic position: Surgical experience from case reports of three patients. Minist Sci Technol Vietnam. 2022;64(4):55-9.
- Lim KHA, Spernat D, Lai CSL, Walsh DC. Retroperitoneal paraganglioma often atypical: short case series and review of the literature. World J Endocr Surg. 2022;14(1):15-20.
- Parmar K, Chandna A, Kumar S. Retroperitoneal paraganglioma: a chameleon masquerading as an adrenal pheochromocytoma. Ann R Coll Surg Engl. 2019;101(2):e62-5.
- Moustaki M, Paschou SA, Vakali E, Xekouki P, Ntali G, Kassi E, et al. Secondary diabetes mellitus in pheochromocytomas and paragangliomas. Endocrine. 2023;82(3):467-79.
- Yehouenou Tessi RT, Outznit M, Nassar I, Moatassim Billah N. Retroperitoneal paraganglioma. Clin Case Rep. 2022;10(12):e6674.
- Peñalba Vicario Á, Bravo Ruiz E, Loureiro González C, Rosselló Soria J, Vega Manrique MR. An Incidentally discovered paraaortic paraganglioma. Angiología. 2023.
- Lenders JWM, Eisenhofer G. Update on modern management of pheochromocytoma and paraganglioma. Endocrinol Metab. 2017;32(2):152.
- Handa A, Dash SC, Solanki N, Singh G. Robotic excision of interaortocaval paraganglioma: a case report with the literature review. Afr J Urol. 2021;27(1):162.
- Takimoto A, Fumino S, Takayama S, Kim K, Aoi S, Furukawa T, et al. Laparoscopic resection of pediatric interaortocaval large paraganglioma. J Pediatr Surg Case Rep. 2022;78:102195.
Agradecimientos:
Al paciente del caso clínico, por permitir su divulgación en bien de la comunidad científica, y a todos los compañeros que forman el Servicio de Cirugía General y del Aparato Digestivo del Hospital Universitario de León.
