ARTÍCULO ORIGINAL:
¿INFLUYEN LAS COMPLICACIONES POSTOPERATORIAS Y LAS REINTERVENCIONES EN LOS RESULTADOS DEL TRASPLANTE DE PÁNCREAS?
DO POSTOPERATIVE COMPLICATIONS AND REOPERATIONS INFLUENCE PANCREAS TRANSPLANTATION OUTCOMES?
Beatriz Barón Salvador, Jaime López Sánchez, María Fuentes Sánchez, Pedro Antonio Montalbán Valverde, Luis Miguel González Fernández, José Edecio Quiñones Sampedro, Manuel José Iglesias Iglesias, María del Carmen Esteban Velasco
Médico Interno Residente, Servicio de Cirugía General, Complejo Asistencial Universitario de Salamanca. Unidad de Cirugía Hepatobiliopancreática, Servicio de Cirugía General, Complejo Asistencial Universitario de Salamanca.
Rev Acircal. 2025; 11 (2): 4-17.
Palabras clave: Diabetes mellitus, trasplante de páncreas, complicaciones postoperatorias, reintervenciones, supervivencia del injerto, cirugía pancreática.
Descargar artículo en PDF
Introducción
La diabetes mellitus (DM) representa una de las enfermedades crónicas con mayor impacto en la salud pública mundial y en España, donde la prevalencia actual se sitúa en torno al 14,8%, siendo la segunda tasa más alta de Europa (1). La DM tipo 1 se caracteriza por la destrucción autoinmune de las células beta pancreáticas, lo que conduce a una insuficiencia absoluta de insulina y la necesidad de terapia exógena.
El trasplante de páncreas (TP) es el único tratamiento capaz de restaurar la normoglucemia y normalizar los niveles de HbA1c sin necesidad de insulina exógena. Este adecuado control metabólico favorece la estabilización e incluso la regresión de ciertas complicaciones crónicas derivadas de la diabetes, como la enfermedad cardiovascular, la retinopatía o la neuropatía diabética, lo que repercute positivamente en la supervivencia y en la calidad de vida de los pacientes (2,3).
Existen varias modalidades de trasplante de páncreas, que se indican según las características clínicas y necesidades del paciente (4):
• Trasplante simultáneo de páncreas y riñón (SPK, Simultaneous Pancreas-Kidney). Es la modalidad más frecuente, indicada en pacientes con diabetes mellitus tipo 1 y nefropatía diabética terminal que requieren terapia renal sustitutiva. Al realizar ambos trasplantes en el mismo acto quirúrgico, se optimiza la compatibilidad inmunológica.
• Trasplante de páncreas después de trasplante renal (PAK, Pancreas After Kidney). Indicado en pacientes que ya han recibido un trasplante renal previo —de donante vivo o fallecido— y que posteriormente requieren el trasplante pancreático para mejorar el control glucémico.
• Trasplante de páncreas aislado (PTA, Pancreas Transplant Alone)
Reservado para pacientes con diabetes mellitus de difícil control, con hipoglucemias severas o inestabilidad metabólica grave, pero con función renal conservada.
• Retrasplante pancreático. Opción terapéutica en casos de fallo primario o pérdida del injerto pancreático.
En España, el TP se ha consolidado como un procedimiento seguro y eficaz, con centros especializados como el Complejo Asistencial Universitario de Salamanca que llevan a cabo programas estructurados y multidisciplinares.
En nuestro centro, la implantación del injerto pancreático se realiza por vía intraperitoneal, situándolo en el lado derecho de la pelvis. El injerto renal, cuando se efectúa un trasplante simultáneo, se coloca de forma extraperitoneal en la fosa ilíaca izquierda, lo que facilita el acceso para la realización de biopsias. La extracción del páncreas donante se efectúa en bloque junto con un segmento de duodeno, el cual se secciona proximalmente justo después del píloro y distalmente a nivel de la tercera porción duodenal. El conducto biliar común se liga y divide a nivel del duodeno. En el centro receptor, la bifurcación de la arteria ilíaca del donante se anastomosa a las arterias esplénica y mesentérica superior del injerto pancreático, conformando un conducto arterial en Y invertida. Este conducto se anastomosa a la arteria receptora —habitualmente la arteria ilíaca común— para garantizar un flujo sanguíneo adecuado. El drenaje venoso se efectúa a través de la vena porta del injerto, anastomosada de forma terminolateral a la vena cava inferior del receptor. El drenaje de las secreciones exocrinas se lleva a cabo a través del segmento duodenal del donante, el cual se anastomosa habitualmente al intestino delgado del receptor (5) (Figura 1 y 2).
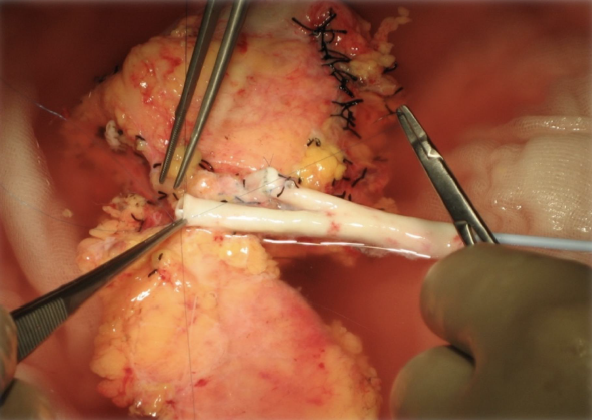
Figura 1. Injerto arterial en Y
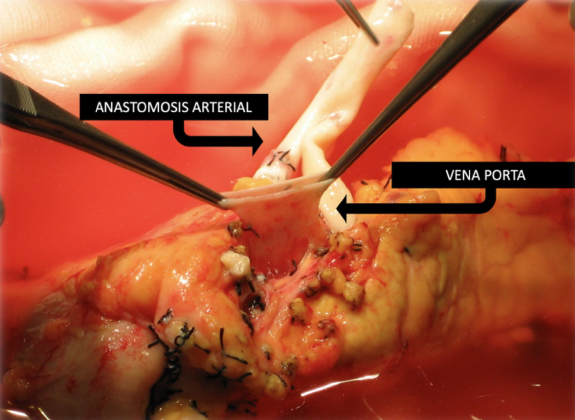
Figura 2. Injerto venoso
Sin embargo, sigue siendo una cirugía compleja, con un riesgo considerable de complicaciones postoperatorias que pueden afectar tanto la supervivencia del injerto como la del paciente. Entre las complicaciones más frecuentes destacan la trombosis del injerto (arterial vs. venosa), las infecciones y la obstrucción intestinal (6). Además, las reintervenciones quirúrgicas representan un factor potencialmente adverso para la evolución postrasplante (7).
Este estudio pretende analizar la incidencia de complicaciones postoperatorias y reintervenciones en nuestra cohorte y su relación con los resultados clínicos y de supervivencia, con el objetivo de identificar factores que puedan mejorar el manejo y pronóstico de estos pacientes.
Materiales y métodos
- Diseño y población del estudio
Estudio observacional retrospectivo que incluye a 101 pacientes sometidos a trasplante de páncreas en el Complejo Asistencial Universitario de Salamanca entre 2009 y 2024. - Circunstancias de contacto en el episodio: programado.
- Pacientes con diagnóstico de diabetes mellitus tipo 1.
- Trasplante de páncreas único (PAK) o combinado con trasplante renal (SPK).
- Criterios de exclusión
- Trasplantes realizados fuera del centro.
- Pacientes con seguimiento incompleto o datos clínicos insuficientes.
- Variables estudiadas
- Datos demográficos: edad, sexo, índice de masa corporal (IMC), tiempo de DM antes del trasplante.
- Datos perioperatorios: tipo de trasplante, tiempo de isquemia fría, duración de la estancia hospitalaria.
- Complicaciones postoperatorias: definidas como eventos clínicos adversos relacionados con la cirugía en el postoperatorio inmediato y mediato (obstrucción intestinal, trombosis del injerto, infecciones, entre otros).
- Reintervenciones quirúrgicas: procedimientos adicionales realizados por complicaciones o fallo del injerto.
- Supervivencia: del paciente y del injerto pancreático a uno, tres y cinco años.
- Recolección de datos
Los datos se obtuvieron a partir de la revisión exhaustiva de historias clínicas electrónicas y bases de datos del programa de trasplantes del centro. - Análisis estadístico
Se realizaron análisis descriptivos para caracterizar la población.
La supervivencia del injerto pancreático y la supervivencia del paciente, se estimaron mediante curvas de Kaplan-Meier.
Para evaluar el impacto de las complicaciones y reintervenciones en la supervivencia, se utilizó un modelo de regresión de Cox, calculando Hazard Ratios (HR) con intervalos de confianza al 95%.
El análisis estadístico se realizó con el software SPSS versión 25.0 (IBM Corporation, Armonk, New York, EE.UU.). Se consideró estadísticamente significativo un valor p < 0,05.
Finalmente, no se solicitó consentimiento informado a los pacientes, debido al carácter retrospectivo y observacional de nuestro estudio con nula repercusión sobre los individuos reclutados.
Resultados
- Características demográficas
Se realizaron 109 procedimientos (92,5% SPK y 7.3% PAK-retrasplantes). De los 101 receptores, la edad media fue de 41 años (DE: 7,5 años), el IMC medio de 22,3 kg/m2 (DE: 3,6 kg/m2), el tiempo medio de DM pretrasplante fue de 28 meses (DE: 9 meses). El 69,7% de los pacientes fueron varones (69,7%) y la indicación global fue la DM tipo 1. La mayoría se encontraban en programas de terapia renal sustitutiva (62,4% hemodiálisis y 33,9% diálisis peritoneal). El 92,5% de los procedimientos fueron trasplantes combinados SPK y el 7,3% PAK o retrasplantes (Tabla 1).El tiempo medio de isquemia fría fue de 720 minutos (DE: 129 minutos) y la media de estancia hospitalaria de 14 días (DE: 10 días).
Aplicando la metodología descrita, hemos recuperado 350 episodios de ingreso programado en los que se realizó una CT como procedimiento principal en el servicio de CGD del HCUV durante los años 2021 y 2022.
La distribución por sexo fue de 198 mujeres (56,6%) y 152 varones (43,4%). Obtuvimos una edad mediana de 64 años (RIQ= 50,6-74). La “fecha de intervención”, desagregada en mes y año de operación, se muestra en el gráfico 1, con 133 casos correspondientes al año 2021 (38,0%) y los 217 restantes, al 2022 (62,0%). La distribución por GRD-APR fue de 2 pacientes (0,6%), codificados como 260 (procedimientos mayores sobre páncreas, hígado y derivación), y los 348 restantes (99,4%), codificados como 263 (colecistectomía).
Tabla 1. Características demográficas de la muestra a estudio.
- Complicaciones postoperatorias y reintervenciones.
El 46,8% de los pacientes presentó alguna complicación postoperatoria, siendo la obstrucción intestinal la más frecuente (19,1%). La tasa de trombosis tanto arterial como venosa del injerto fue del 6,8% (40%-80% precoz y 60%-20% tardía, respectivamente).
Se realizaron reintervenciones en el 31,2% de los casos (Tabla 2).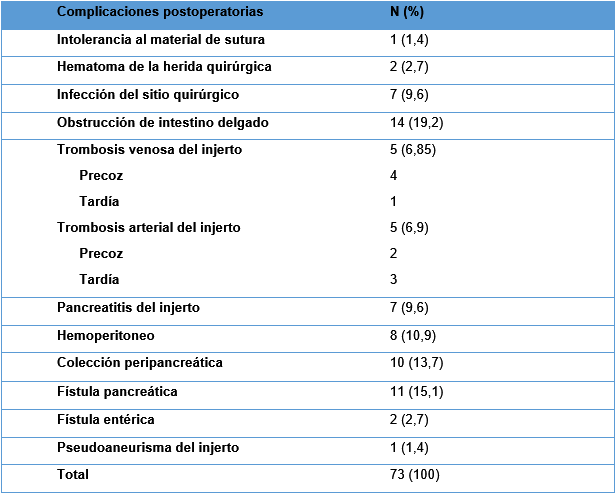
Tabla 2. Complicaciones postoperatorias. - Supervivencia
La supervivencia del paciente fue del 98%, 96,8% y 94% a 1, 3 y 5 años, respectivamente. La supervivencia del injerto pancreático (censurando muertes) fue 93,4%, 89,7% y 85,4% a los mismos tiempos (Figura 3 y 4).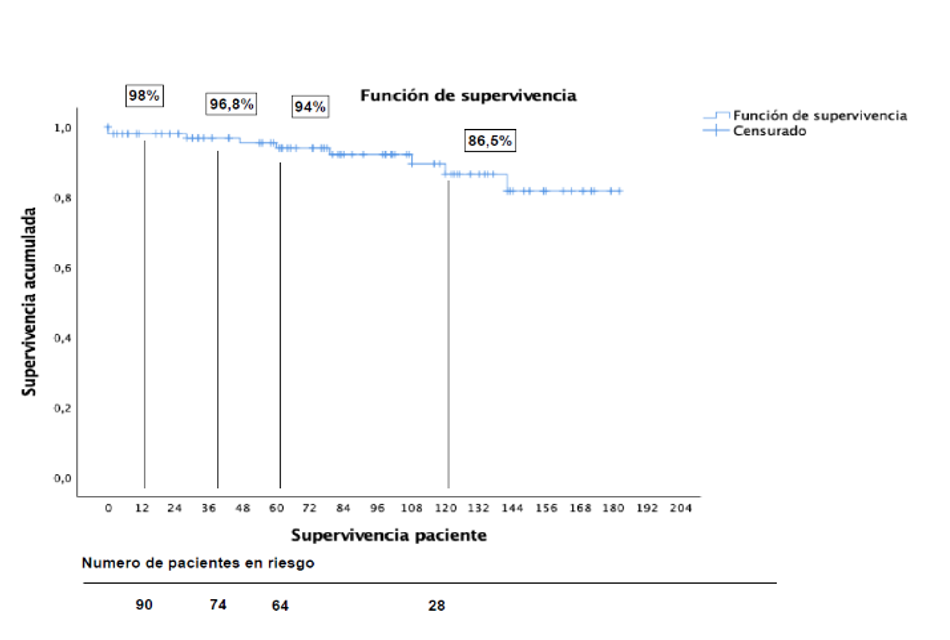 Figura 3. Curva Kaplan-Meier. Supervivencia del paciente
Figura 3. Curva Kaplan-Meier. Supervivencia del paciente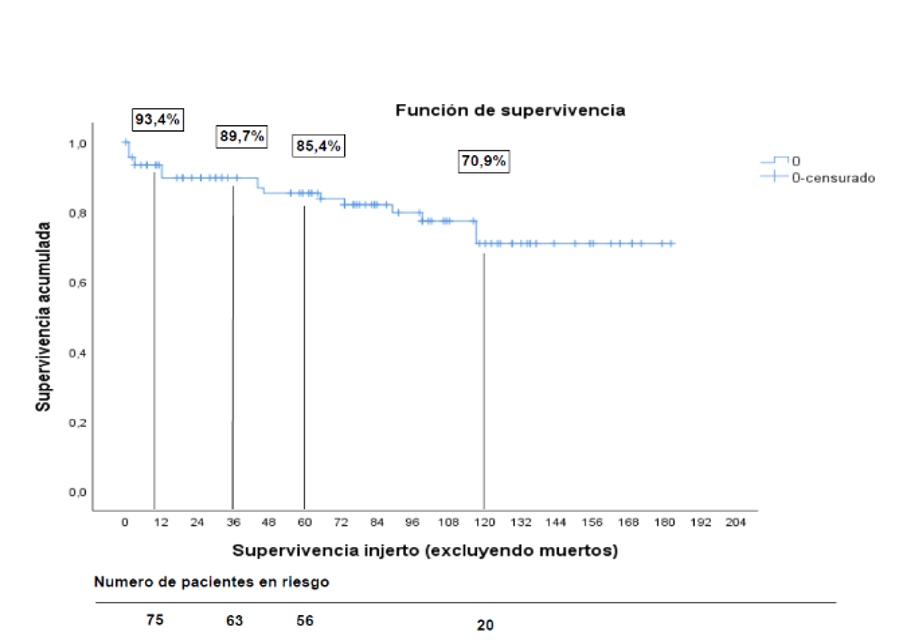
Figura 4. Curva Kaplan-Meier. Supervivencia del injerto censurando muertes. - Análisis de riesgo.
La existencia de reintervenciones aumentó la probabilidad de pérdida del injerto en el tiempo (HR: 2,6; IC 95%: 1,5-4,6), pero esta pérdida no se asoció con las complicaciones postoperatorias de manera general (HR: 0,4; IC 95% 0,1-1,6).
El número de reintervenciones o de complicaciones postoperatorias no se relacionaron con la supervivencia de los pacientes (HR: 0,6; IC 95% 0,7-3,3 y HR: 0,7; IC 95% 0,1-2,9, respectivamente).
Discusión
Los resultados obtenidos en nuestro estudio evidencian que las complicaciones postoperatorias continúan siendo un desafío clínico relevante tras el trasplante de páncreas, afectando a casi la mitad de los pacientes intervenidos. Esta incidencia es congruente con lo descrito previamente en series españolas recientes8,9 y en estudios internacionales10,11, lo que confirma que, a pesar de los avances en la técnica quirúrgica y en el manejo perioperatorio, el trasplante pancreático sigue asociado a un riesgo elevado de morbilidad temprana.
Entre las complicaciones detectadas, la obstrucción intestinal y la trombosis vascular, tanto arterial como venosa, del injerto destacan por su relevancia clínica y su potencial para comprometer el éxito del trasplante.
La trombosis, en particular, es considerada la causa más frecuente de fallo precoz del injerto pancreático, y su incidencia se ha relacionado con factores predisponentes del donante (índice de masa corporal elevado, edad, ateromatosis intensa o muerte por accidentes cerebrovasculares), del receptor (edad avanzada, trombofilias, trasplantes aislados de páncreas, etc.) y específicos de la técnica (colocación del injerto en la fosa ilíaca izquierda, anomalías vasculares, problemas en la confección de la anastomosis, etc.)12
Por otro lado, la obstrucción intestinal, aunque menos frecuente, puede derivar de adherencias postquirúrgicas, hernias internas o alteraciones en la configuración de las anastomosis, requiriendo en muchos casos reintervención quirúrgica13.
La tasa de reintervenciones registrada en nuestra serie (31,2%) se sitúa en el rango alto de lo comunicado por otras publicaciones. Es importante subrayar que la reintervención mostró un efecto significativo incrementando el riesgo sobre la pérdida del injerto. Estos datos refuerzan la evidencia existente que apunta a que cada nueva cirugía incrementa el riesgo de complicaciones adicionales, trombosis y, en consecuencia, fallo del injerto14.
En cuanto a la supervivencia del paciente y del injerto, los valores observados son equiparables a los comunicados por la Organización Nacional de Trasplantes (ONT) en su informe anual15 y por registros internacionales de referencia como el International Pancreas Transplant Registry16. Esto sugiere que el programa de trasplante de nuestro centro mantiene estándares de calidad alineados con los mejores resultados publicados y que las estrategias quirúrgicas, así como el manejo postoperatorio, están optimizados.
Al comparar nuestros resultados con las recomendaciones de las guías clínicas nacionales17, se refuerza la necesidad de un abordaje integral que incluya: monitorización postoperatoria intensiva, identificación precoz de signos de complicación, optimización de la técnica quirúrgica y coordinación estrecha entre cirujanos, intensivistas y nefrólogos. Este enfoque podría contribuir a reducir la tasa de complicaciones y mejorar la longevidad del injerto, optimizando así el beneficio del trasplante pancreático para los pacientes.
Conclusiones
Las complicaciones postoperatorias tras el trasplante de páncreas son comunes, pero no impactan significativamente en la supervivencia del paciente ni del injerto cuando son manejadas adecuadamente.
La necesidad de reintervenciones quirúrgicas incrementa el riesgo de pérdida del injerto pancreático, siendo un factor predictor de peor pronóstico.
Es imprescindible mejorar las estrategias para prevenir complicaciones y evitar reintervenciones, optimizando así los resultados a largo plazo del trasplante.
Bibliografía
- España es el segundo país con mayor prevalencia de diabetes de Europa | Sociedad Española de Diabetes [Internet]. [citado 12 de agosto de 2025]. Disponible en: https://www.sediabetes.org/comunicacion/sala-de-prensa/espana-es-el-segundo-pais-con-mayor-prevalencia-de-diabetes-de-europa/
- Dean PG, Kukla A, Stegall MD, Kudva YC. Pancreas transplantation. BMJ. 3 de abril de 2017;357: j1321.
- Trasplante de Riñón y Páncreas [Internet]. [citado 12 de agosto de 2025]. Disponible en: https://nefrologiaaldia.org/es-articulo-trasplante-de-rinon-y-pancreas-238
- Sutherland DE, Gruessner RW, Gruessner AC. Pancreas transplantation for treatment of diabetes mellitus. World J Surg. abril de 2001;25(4):487-96.
- Hampson FA, Freeman SJ, Ertner J, Drage M, Butler A, Watson CJ, et al. Pancreatic transplantation: surgical technique, normal radiological appearances and complications. Insights Imaging. 30 de octubre de 2010;1(5-6):339-47.
- Grochowiecki T, Gałązka Z, Madej K, Frunze S, Nazarewski S, Jakimowicz T, et al. Surgical complications related to transplanted pancreas after simultaneous pancreas and kidney transplantation. Transplant Proc. octubre de 2014;46(8):2818-21.
- Sansalone CV, Maione G, Aseni P, Mangoni I, De Roberto A, Soldano S, et al. Surgical complications are the main cause of pancreatic allograft loss in pancreas-kidney transplant recipients. Transplant Proc. 2005;37(6):2651-3.
- Moya-Herraiz A, Muñoz-Bellvis L, Ferrer-Fábrega J, Manrique Municio A, Pérez-Daga JA, Muñoz-Casares C, et al. Cooperative Study of the Spanish Pancreas Transplant Group (GETP): Surgical Complications. Cir Esp. mayo de 2015;93(5):300-6.
- Ventura-Aguiar P, Cabello M, Beneyto I, Navarro Cabello D, Tabernero G, Alonso A, et al. Patient and graft survival in pancreas transplant recipients: The EFISPAN study. Nefrologia (Engl Ed). 2023;43(1):133-43.
- Sollinger HW, Odorico JS, Becker YT, D’Alessandro AM, Pirsch JD. One thousand simultaneous pancreas-kidney transplants at a single center with 22-year follow-up. Ann Surg. octubre de 2009;250(4):618-30.
- Gruessner AC, Gruessner RWG. Pancreas Transplantation of US and Non-US Cases from 2005 to 2014 as Reported to the United Network for Organ Sharing (UNOS) and the International Pancreas Transplant Registry (IPTR). Rev Diabet Stud. 2016;13(1):35-58.
- Blundell J, Shahrestani S, Lendzion R, Pleass HJ, Hawthorne WJ. Risk Factors for Early Pancreatic Allograft Thrombosis Following Simultaneous Pancreas-Kidney Transplantation: A Systematic Review. Clin Appl Thromb Hemost. 14 de octubre de 2020;26:1076029620942589.
- Lall CG, Sandrasegaran K, Maglinte DT, Fridell JA. Bowel complications seen on CT after pancreas transplantation with enteric drainage. AJR Am J Roentgenol. noviembre de 2006;187(5):1288-95.
- Cornejo-Carrasco CE, Fernández-Cruz L. Re-operation in pancreas transplantation. Transplant Proc. noviembre de 2014;46(9):3050-3.
- DONACION-Y-TRASPLANTE-PANCREATICO-2023.pdf [Internet]. [citado 12 de agosto de 2025]. Disponible en: https://www.ont.es/wp-content/uploads/2024/03/DONACION-Y-TRASPLANTE-PANCREATICO-2023.pdf
- Kandaswamy R, Stock PG, Gustafson SK, Skeans MA, Urban R, Fox A, et al. OPTN/SRTR 2018 Annual Data Report: Pancreas. Am J Transplant. enero de 2020;20 Suppl s1:131-92.
- Documento de consenso sobre trasplante de páncreas e islotes. Organización Nacional de Trasplantes; 2005. [Internet]. [citado 12 de Agosto de 2025]. Disponible en: https://www.ont.es/wp-content/uploads/2023/06/Documento-de-Consenso-sobre-Trasplante-de-Pancreas-e-Islotes.-Ano-2005-1.pdf
